Seguir leyendo La dieta del primer trimestre del embarazo para una mujer sana.
Archivo de la etiqueta: jose luis neyro
La concepción humana por horas o la programación de las reglas
Controlar la ingesta calórica y el gasto energético puede no ser suficiente para mantener el peso estable
Comentario (del Dr. Amos Pines del Department of Medicine ‘T’, Ichilov Hospital, Tel-Aviv, Israel)

Para investigar si las alteraciones en MRAP2 se asocian con la obesidad humana, las personas obesas y su control se estudiaron para mutaciones potencialmente relevantes [1]. Sólo pocas variantes raras se encontraron en la cohortes de obesos, indicando que, si las mutaciones MRAP2 contribuyen a la obesidad grave en el hombre, rara vez lo hacen. Tal vez esto es un alivio, pero el estudio abre una nueva perspectiva en la comprensión del sobrepeso ya que otras aberraciones genéticas no identificadas podrían estar involucradas en el manejo anormal de la energía y el consiguiente aumento de peso.

Referencias
1. Asai M, Ramachandrappa S, Joachim M, et al. Loss of function of the melanocortin 2 receptor accessory protein 2 is associated with mammalian obesity. Science 2013;341:275-8.
http://www.ncbi.nlm.nih.gov/
2. Novoselova TV, Jackson D, Campbell DC, Clark AJ, Chan LF. Melanocortin receptor accessory proteins in adrenal gland physiology and beyond. J Endocrinol 2013;217:R1-11.
http://www.ncbi.nlm.nih.gov/
3. Chen AS, Marsh DJ, Trumbauer ME, et al. Inactivation of the mouse melanocortin-3 receptor results in increased fat mass and reduced lean body mass. Nat Genet 2000;26:97–102.
http://www.ncbi.nlm.nih.gov/
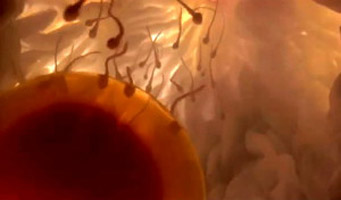
Descubierto el modo en el que el óvulo y el espermatozoide se reconocen antes de su encuentro
Investigadores japoneses ya habían identificado una proteína análoga en la superficie de los espermatozoides en 2005, que llamaron Izumo, en honor a un santuario japonés dedicado al matrimonio. La proteína homóloga de Izumo en el óvulo no se conocía. En experimentos con células, los investigadores observaron que Izumo se une únicamente a la proteína llamada Juno. Realmente, estos hallazgos nos ponen más cerca de conseguir, señala el Dr. Neyro pionero de las técnicas de reproducción en nuestro país – ver en http://www.neyro.com/2010/07/
«Al identificar las moléculas presentes en todos los espermatozoides y óvulos, que deben unirse para que se produzca la concepción, hemos dado solución a un misterio biológico que llevaba mucho tiempo sin resolver», explica Gavin Wright, director del estudio. Este descubrimiento puede contribuir a la mejora de los tratamientos de fertilidad y a la creación de nuevos anticonceptivos.
La interacción entre estas dos proteínas es muy débil, señalan los investigadores. Aproximadamente 40 minutos tras la fertilización inicial, la proteína llamada Juno es prácticamente indetectable en el óvulo. Quizás este sea el modo en el que el óvulo asegura que solo lo fertilice un espermatozoide, explicaron los investigadores; de hecho, tras la ventana de fertilización que llamamos en clínica, señala el Dr. Neyro, la polispermia /(penetración de más de un espermio en el ovocito) es la norma y ello lleva indefectiblemente al aborto. Nuestro gran reto sigue siendo mejorar la efectividad clínica de cada uno de nuestros intentos de reproducción (ver en http://www.neyro.com/2012/11/
El desconocido decálogo de la osteoporosis; la amenaza silenciosa.









