La plataforma génica de origen europeo, denominada ‘MammaPrint’, identifica de manera segura, con un 94 o un 95% de acierto, a las pacientes con cáncer de mama de bajo riesgo, es decir, que no requieren quimioterapia, según los resultados del estudio ‘Mindact’, presentados en una jornada organizada por la Sociedad Vasca de Patología Mamaria (SVPM), en colaboración con la Academia de Ciencias Médicas de Bilbao y la Fundación de Estudios Sanitarios, hace pocos días y celebrada, relata el Dr. Neyro, en el Colegio Oficial de Médicos de Bizkaia.
Parecería el final afortunado de una larga película que comenzó con los estudios al inicio de este siglo del Dr. Perou (ver en http://www.nature.com/nature/
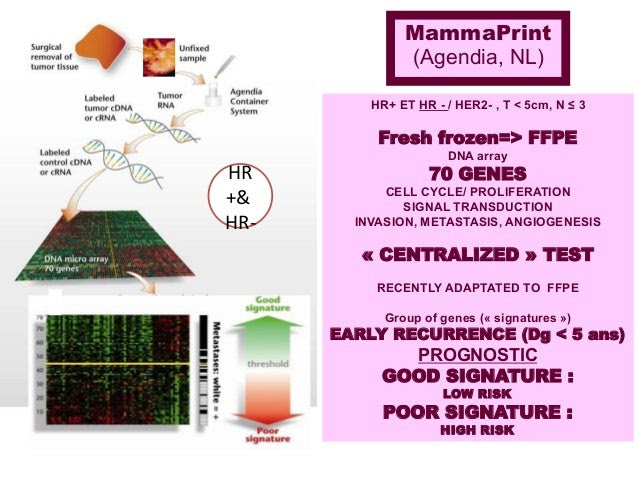
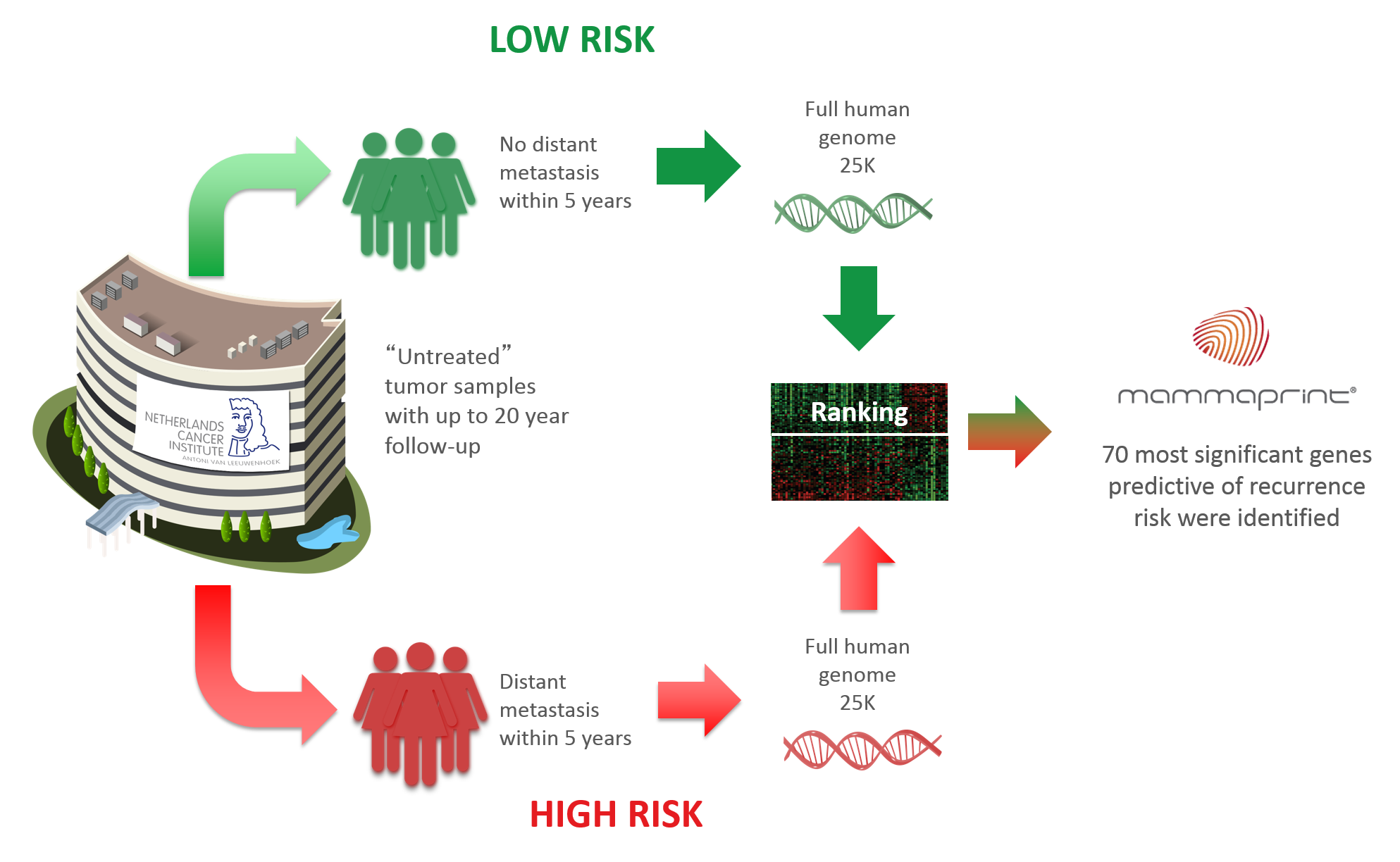
El estudio es un macroproyecto de investigación multicéntrica que se inició en el año 2007 con la colaboración de 111 centros de diversos países que incluyeron 6.693 pacientes con cáncer de mama, en el que se comparaba la eficacia de una plataforma de análisis génico de origen europeo (llamada MammaPrint) con otras dos herramientas similares estadounidenses (Oncotype DX y PAM50) y basadas en criterios clínicos y biológicos comunes, para la correcta identificación de cánceres de mama de alto y bajo riesgo.
«Gracias a esta nueva tecnología génica, que ha sido la única finalmente aprobada por la Food and Drug Administration (FDA), podría evitarse el calvario de recibir una terapia agresiva y cara a un gran grupo poblacional, pues se tiene constancia de que aproximadamente un tercio de las pacientes con cáncer de mama que reciben quimioterapia en nuestro entorno no la necesitan», ha asegurado el presidente de la Sociedad Vasca de Patología Mamaria, José Antonio López Ruiz.

El dato es muy relevante porque, continúa el Dr. Neyro, activo asistente a esa reunión de presentación oficial, «por primera vez en la historia y en tres ocasiones consecutivas las autoridades USA de la FDA (Foods and Drugs Administration) han aprobado el empleo en clínica de la plataforma europea (MammaPrint), negándole esa posibilidad las tres veces que se sometió a su análisis a las dos plataformas americanas citadas (Oncotype DX y PAM50)»
Asimismo, el oncólogo médico de la Clínica Zorrotzaurre de Bilbao, Ricardo Fernández, ha recordado que el cáncer de mama «no es una única enfermedad» sino que son varias enfermedades, de las cuales cada una tiene un comportamiento diferente que obliga a suministrar distintas terapias, como señalamos en este blog hace ya meses (ver en http://www.neyro.com/2014/02/

«Por ello, conocer los distintos tipos del cáncer de mama es importante antes de empezar el tratamiento. Hay algunos tipos de cáncer de mama que requieren un tratamiento con quimioterapia, hay otros tipos que no requieren quimioterapia, y otros tipos de cáncer de mama precisan de un tratamiento con otros medicamentos, como terapias biológicas u hormonales», ha explicado. Los cuatro tipos principales de la enfermedad son: HER2-enriquecido (HER2E), luminal A (LumA), luminal B (LumB) y de tipo basal (basal like).
Además, el Dr. Fernández ha recordado que para que una paciente se pueda beneficiar de este tipo de pruebas, primero debe ser diagnosticado un cáncer de mama y, posteriormente, la plataforma permite conocer qué tipo de cáncer es. Queda así «oficialmente caducada» la antigua clasificación de los tumores de mama de acuerdo a los clásico criterios anteriormente basados en el Tamaño del tumor, el número de ganglios o Nódulos de la axila afectos y la presencia o no deMetástasis a distancia (la periclitada hoy clasificación TNM de los tumores sólidos)
«Aunque se utilizaran sólo criterios económicos, estaría justificado el uso de la plataforma génica de origen europeo para ayudar al especialista a decidir si la paciente se puede beneficiar o no de la quimioterapia. Esto, no sólo en los casos dudosos, sino en todos los casos», ha zanjado el catedrático de Ginecología y Obstetricia de la Universidad de Valladolid, José Schneider. El estudio Mindact ha demostrado (recuerda el Dr. Neyro) que MammaPrint aplicado en una investigación preliminar (ver abajo*) en tres hospitales españoles ahorraba un total de más 188.000 euros pues más del 42% de las pacientes dele studio no precisaban recibir quimioterapia (CT en la imagen) de acuerdo a las propuestas de este nuevo test.
(*) Estudio realizado en 3 hospitales españoles (ICO’s Cataluña), para analizar el impacto de MammaPrint MMP en la aproximación terapéutica y en los costes derivados del manejo de los pacientes. n=129 pacientes, <70 años, ER+/HER2-, T= 1 a 3 cm, N0, N1 microcítico, Ki67 intermedio. Fue presentado en San Antonio Breast Cancer Symposium en diciembre 2015 (Texas USA).